Государственное
санитарно-эпидемиологическое
нормирование Российской Федерации
3.4. САНИТАРНАЯ ОХРАНА ТЕРРИТОРИИ
Порядок
эпидемиологической и
лабораторной диагностики особо опасных,
«новых» и «возвращающихся»
инфекционных болезней
Методические указания
МУ 3.4.3008-12
Москва 2012
1. Разработаны Федеральной службой по надзору в сфере защиты прав потребителей и благополучия человека (Е.Б. Ежлова, Н.Д. Пакскина, В.Ю. Смоленский); ФКУЗ Российский научно-исследовательский противочумный институт «Микроб» Роспотребнадзора (В.В. Кутырев, А.В. Топорков, С.А. Щербакова, В.П. Топорков, И.Г. Карнаухов, А.И. Кологоров, Н.А. Осина, Е.С. Казакова, И.Н. Шарова): ФКУЗ Ростовский-на-Дону научно-исследовательский противочумный институт Роспотребнадзора (Э.А. Москвитина, И.В. Орехов); ФКУЗ Ставропольский научно-исследовательский противочумный институт Роспотребнадзора (А.Н. Куличенко, А.В. Таран, О.В. Малецкая, Т.В. Таран, А.П. Бейер); ФКУЗ Иркутский научно-исследовательский противочумный институт Сибири и Дальнего Востока Роспотребнадзора (М.В. Чеснокова, Е.И. Андаев, С.А. Косилко); ФКУЗ Волгоградский научно-исследовательский противочумный институт Роспотребнадзора (В.В. Алексеев, А.В. Липницкий, В.И. Илюхин, В.А. Антонов, Д.В. Викторов, М.А. Гришина, Г.А. Ткаченко, В.В. Алексеева, С.С. Савченко, Н.В. Вьючнова, Ю.И. Сорокина. Е.П. Кочубеева); ФБУП Государственный научный центр прикладной микробиологии и биотехнологии (И.А. Дятлов, Е.А. Тюрин, Л.В. Чекан).
2. Утверждены и введены в действие Руководителем Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека, Главным государственным санитарным врачом Российской Федерации Г.Г. Онищенко 28 марта 2012 г.
3. Введены впервые.
СОДЕРЖАНИЕ
Определения, обозначения и сокращения
Болезнь, Болезни - инфекционная болезнь (болезни), требующая проведения мероприятий по санитарной охране территории
Больной, Больные - больной (больные) или подозрительный на зараженность опасной инфекционной болезнью, требующей проведения мероприятий по санитарной охране территории
КВГЛ - контагиозные вирусные геморрагические лихорадки
ГЛ - геморрагические лихорадки
КГЛ - Крымская геморрагическая лихорадка
ЛЗН - лихорадка Западного Нила
ВЗН - вирус Западного Нила
ММСП - Международные медико-санитарные правила
ПБА - патогенные биологические агенты
СКО - санитарно-карантинный отдел
СКП - санитарно-карантинный пункт
СП - санитарные правила
ЧС - чрезвычайная ситуация
|
УТВЕРЖДАЮ Руководитель Федеральной службы по надзору в сфере защиты прав Г.Г. Онищенко 28 марта 2012 г. Дата введения: с момента утверждения |
3.4. САНИТАРНАЯ ОХРАНА ТЕРРИТОРИИ
Порядок эпидемиологической и
лабораторной диагностики особо опасных,
«новых» и «возвращающихся» инфекционных болезней
Методические
указания
МУ 3.4.3008-12
1. Область применения
1.1. В методических указаниях представлен порядок организации эпидемиологической и лабораторной диагностики при возникновении чрезвычайных ситуаций (ЧС) санитарно-эпидемиологического характера, обусловленных появлением известных опасных инфекционных болезней, требующих проведения мероприятий по санитарной охране территорий, или возникновением инфекционных болезней неизвестной этиологии, проведением террористических актов с применением патогенных биологических агентов, токсинов растительного, бактериального и животного происхождения и радиоактивных веществ.
1.2. Методические указания предназначены для специалистов органов, осуществляющих государственный санитарно-эпидемиологический надзор в Российской Федерации, специалистов противочумных учреждений, органов исполнительной власти в области охраны здоровья и медицинских организаций.
2. Общие положения
Международные медико-санитарные правила (2005 г.) определяют «чрезвычайную ситуацию в области общественного здравоохранения, имеющую международное значение» как экстраординарное событие, представляющее риск для здоровья населения в других государствах в результате международного распространения Болезни и могущее потребовать скоординированных международных ответных мер.
Любая ЧС санитарно-эпидемиологического характера может возникнуть в результате эпидемического проявления инфекционных болезней, требующих проведения мероприятий по санитарной охране территории, или вследствие проведения террористических актов с применением биологических агентов I - II групп патогенности, токсинов растительного, бактериального и животного происхождения, радиоактивных веществ, а также появления инфекционных болезней неизвестной этиологии.
При оценке сложившейся санитарно-эпидемиологической обстановки определяют тип ЧС санитарно-эпидемиологического характера в конкретной ситуации, возникшей на той или иной территории. Для этого учитывают общее число положительных классификационных признаков (табл. 1). По количеству положительных классификационных признаков выделяют две группы ЧС:
1. К первой группе относят ЧС санитарно-эпидемиологического характера с небольшим (2 - 7) количеством положительных классификационных признаков (болезни, вызываемые токсинами растительного и животного происхождения и применением радиоактивных веществ). На этом основании можно выдвинуть гипотезу, что данные ЧС в области общественного здравоохранения санитарно-эпидемиологического характера не связаны с циркуляцией патогенного биологического агента, и провести лабораторное и инструментальное исследование для установления фактора поражения;
2. Ко второй группе относят ЧС санитарно-эпидемиологического характера с большим количеством положительных классификационных признаков:
· 8 - 15 - для инфекционных болезней неизвестной этиологии;
· 7 - 14 - для инфекционных болезней, вызываемых применением ПБА I - II групп патогенности при биотеррористических актах;
· 11 - 16 - для естественно возникающих инфекционных болезней, вызванных микроорганизмами I - II групп патогенности.
Совпадение классификационных признаков во второй группе ЧС в области общественного здравоохранения санитарно-эпидемиологического характера свидетельствует о том, что они связаны с циркуляцией живого биологического агента, способного вызывать эпидемический процесс. Главным классификационным отличительным признаком при данных чрезвычайных ситуациях является наличие разработанных лабораторных тестов на выявление микроорганизмов I - II групп патогенности и отсутствие таковых для инфекционных болезней неизвестной этиологии.
Таблица 1
Алгоритм экспертного определения типа ЧС санитарно-эпидемиологического характера
|
Классификационные признаки |
Инфекционные болезни неизвестной этиологии |
Болезни, вызываемые применением ПБА I - II групп патогенности при биотеррористических актах |
Болезни, вызываемые ПБА I - II групп патогенности при естественно возникающих эпидемических проявлениях инфекционных болезней |
Болезни, вызываемые токсинами бактериального, растительного и животного происхождения |
Болезнь, обусловленная применением радиоактивных агентов |
|
|
1 |
2 |
3 |
4 |
5 |
6 |
7 |
|
1 |
Характерная клиника болезни |
+ |
+ |
+ |
+ |
+ |
|
2 |
Цикличность течения заболевания |
+ |
+ |
+ |
+/- |
+/- |
|
3 |
Наличие лихорадки |
+ |
+ |
+ |
+/- |
+ |
|
4 |
Одномоментное возникновение множества больных |
+/- |
+ |
+/- |
+ |
|
|
5 |
Наличие возбудителя* |
+ |
+ |
+ |
+/- |
- |
|
6 |
Передача заболевания от человека к человеку |
+/- |
+/- |
+/- |
- |
- |
|
7 |
Передача заболевания медицинскому персоналу |
+/- |
+/- |
+/- |
- |
- |
|
8 |
Последовательность охвата территории |
+ |
- |
+ |
- |
- |
|
9 |
Наличие специфического переносчика болезни |
+/- |
+/- |
+/- |
- |
- |
|
10 |
Связь заболевания с дикими, домашними животными и грызунами |
+/- |
+/- |
+/- |
- |
- |
|
11 |
Наличие специфического иммунитета** |
+/- |
+/- |
+/- |
+/- |
- |
|
12 |
Влияние социальных факторов на уровень заболеваемости |
+ |
+/- |
+ |
- |
- |
|
13 |
Влияние ландшафтной характеристики территории на уровень заболеваемости |
+ |
- |
+ |
- |
- |
|
14 |
Влияние применения антибактериальных препаратов на клиническое течение болезни |
+/- |
+/- |
+/- |
- |
- |
|
15 |
Влияние антивирусных препаратов на клиническое течение болезни |
+/- |
+/- |
+/- |
- |
- |
|
16 |
Лабораторное или инструментальное подтверждение диагноза* |
- |
+ |
+ |
+ |
+ |
|
*, ** Информация о данных классификационных признаках на начальном этапе анализа ЧС как правило, отсутствует. ** В зависимости от сроков исследования после заражения, т.к. иммунитет (антибактериальный, антитоксический, противовирусный) формируется в среднем через 7 - 14 суток и более |
||||||
3. Определение ведущего клинического синдрома в случае подозрения на известный ПБА
В случае если установлено, что ЧС санитарно-эпидемиологического характера предположительно обусловлена инфекционной болезнью, вызванной патогенным биологическим агентом, определяют ведущий клинический синдром и более узкий перечень инфекций, характеризующихся данным синдромом.
При определении ведущего клинического синдрома и характеризующегося этим синдромом перечня инфекционных болезней используют подход, предложенный ВОЗ (Руководство по сбору клинических образцов во время полевых расследований вспышек. WHO/CDS/CSR/EDC/2000.4).
Основные клинические синдромы, их описание и характерные для каждого синдрома инфекционные болезни представлены в табл. 2.
Таблица 2
Основные клинические синдромы, их определение и характерные инфекционные болезни
|
№ п/п |
Синдром |
Описание синдрома |
Болезни/патогены |
|
1 |
2 |
3 |
4 |
|
1 |
Синдром острой диареи |
Острое начало диареи и тяжелое течение болезни, и отсутствие известных предрасполагающих факторов |
Амебная дизентерия, холера, криптоспоридиоз, геморрагические лихорадки Эбола и др., Е. coli (знтеротоксигенная и энтерогеморрагическая), жиардиаз (лямблиоз), сальмонеллез, шигеллез, вирусный гастроэнтерит (норовирус-подобный и ротавирусный) |
|
2 |
Синдром острой геморрагической лихорадки |
Острое начало лихорадки продолжительностью менее 3 недель, наличие любых двух симптомов из нижеперечисленных: - геморрагическая или пурпурная сыпь; - носовое кровотечение; - кровохарканье; - наличие крови в стуле; - другой геморрагический симптом. Отсутствие известных предрасполагающих факторов |
ККГЛ, Денге, Эбола. Хантавирусы, лихорадка Лаоса, ГЛ Марбург, лихорадка долины Рифт, южноамериканские аренавирусы, флавивирусы, передаваемые клещами, желтая лихорадка |
|
3 |
Острый желтушный синдром |
Острое начало желтухи и тяжелое течение болезни, и отсутствие известных предрасполагающих факторов |
Гепатит А, В, Е, лептоспироз, желтая лихорадка |
|
4 |
Острый неврологический синдром |
Острая неврологическая дисфункция с одним или более из нижеперечисленных симптомов: - ухудшение ментальной функции; - острый паралич; - судороги; - признаки раздражения менингеальных оболочек; - непроизвольные движения; - другие неврологические симптомы. Тяжелое течение болезни и отсутствие известных предрасполагающих факторов |
Энтеровирусный менингит, японский энцефалит, лептоспироз, малярия, менингококковый менингит, полиомиелит, бешенство и другие лиссавирусы, вирусы клещевого энцефалита, трипаносомоз |
|
5 |
Острый респираторный синдром |
Острое начало кашля, или тяжелое течение болезни и отсутствие известных предрасполагающих факторов |
Сибирская язва, дифтерия, хантавирусный пульмональный синдром, грипп, микоплазма, легионеллез, коклюш, легочная чума, респираторно-синцитиальный вирус, скарлатина, лептоспироз |
|
6 |
Острый дерматологический синдром |
Острое лихорадочное заболевание с сыпью, или другие кожные проявления и отсутствие известных предрасполагающих факторов |
Ветряная оспа*, кожная форма сибирской язвы, корь, оспа обезьян, парвовирус В19, краснуха, сыпной тиф, лептоспироз |
|
7 |
Острый офтальмологический синдром |
Острое начало конъюнктивита с субконъюнктивальными кровоизлияниями или без таковых и отсутствие известных предрасполагающих факторов |
Эпидемический аденовирусный кератоконъюнктивит, геморрагический энтеровирусный кератоконъюнктивит, трахома |
|
8 |
Острый «системный» синдром |
Острое лихорадочное заболевание, характеризующееся тремя или более симптомами из нижеперечисленных, касающихся различных систем организма: - потеря аппетита и веса; - тошнота и рвота; - дискомфорт в брюшной полости; - потливость и озноб; - головная боль; - боль в мышцах, суставах, спине; - сыпь. Отсутствие известных предрасполагающих факторов |
Сибирская язва, арбовирусные лихорадки, бруцеллез, лихорадка Денге, хантавирусная инфекция, геморрагическая лихорадка Ласса, лептоспироз, болезнь Лайма, чума, возвратный тиф, лихорадка долины Рифт, брюшной тиф, вирусный гепатит как компонент желтой лихорадки |
|
* Включена только с целью отличить от оспы обезьян на эндемичных по оспе обезьян территориях |
|||
Сопоставление выявленного синдрома со сведениями, представленными в табл. 2, показывает, к какой группе инфекций может относиться тот или иной синдром. В указанную таблицу вошли все инфекции, попадающие под действие ММСП (2005 г.).
4. Установление подозрительного случая болезни при подозрении на известный ПБА
В соответствии с Международными медико-санитарными правилами (2005 г.), санитарно-эпидемиологическими правилами СП 3.4.2318-08 «Санитарная охрана территории Российской Федерации» перечень инфекционных (паразитарных) Болезней, требующих проведения мероприятий по санитарной охране территории Российской Федерации, включает 16 нозологических форм инфекционных болезней (далее - Болезни): оспа; полиомиелит, вызванный диким полиовирусом; человеческий грипп, вызванный новым подтипом вируса; тяжелый острый респираторный синдром (ТОРС); холера; чума; желтая лихорадка; лихорадка Ласса; болезнь, вызванная вирусом Марбург; болезнь, вызванная вирусом Эбола; малярия; лихорадка Западного Нила; Крымская геморрагическая лихорадка; лихорадка Денге; менингококковая инфекция; лихорадка Рифт-Вали (долины Рифт).
Санитарными правилами «Санитарная охрана территорий государств - участников Содружества Независимых Государств» (утверждены Решением Совета по сотрудничеству в области здравоохранения СНГ от 3 июня 2005 г.) перечень Болезней расширен, куда дополнительно включены сибирская язва, бруцеллез, сап, мелиоидоз, эпидемический сыпной тиф, спонгиоформная энцефалопатия, Аргентинская геморрагическая лихорадка (Хунин), Боливийская геморрагическая лихорадка (Мачупо) и инфекционные болезни невыясненной этиологии. На территории Российской Федерации актуальными являются сибирская язва, бруцеллез, сап и мелиоидоз. Лихорадки Хунин и Мачупо являются болезнями, эндемичными для определенных районов Аргентины и Боливии, на территории России никогда не регистрировались и не являются актуальными.
На территории Таможенного союза в соответствии с «Положением о порядке осуществления государственного санитарно-эпидемиологического надзора (контроля) за лицами и транспортными средствами, пересекающими таможенную границу Таможенного союза, подконтрольными товарами, перемещаемыми через таможенную границу Таможенного союза и на таможенной территории Таможенного союза» (утверждено решением Комиссии Таможенного союза от 28 мая 2010 г. № 299), к указанному выше перечню инфекционных болезней добавляется туберкулез. Туберкулез является многоаспектной проблемой для всего мирового сообщества, обусловленной в том числе и развитием полирезистентности возбудителя туберкулеза к антибактериальным препаратам. (В рамках данных МУ эта проблема не рассматривается.)
Проведение эпидемиологического надзора за инфекционными болезнями, мероприятия в отношении которых регламентируются Международными медико-санитарными правилами (2005 г.) и санитарно-эпидемиологическими правилами СП 3.4.2318-08 «Санитарная охрана территории Российской Федерации», предусматривает своевременное выявление заносных и подозрительных случаев Болезни и проведение их эпидемиологической диагностики.
Выявление больных с симптомами, подозрительными на Болезнь, осуществляют на транспортных средствах, прибывших из эндемичных стран, в пунктах пропуска через государственную границу (СКП, ПСКП, СКО), а также на всех этапах оказания медицинской помощи населению лицам, прибывшим из зарубежных стран или проживающим и на эндемичных территориях Российской Федерации.
В подавляющем большинстве случаев Болезни характеризуются тяжелым клиническим течением, высокой лихорадкой с явлениями интоксикации, поражением отдельных органов и систем организма.
Врач, выявивший Больного или подозрительного на Болезнь, должен собрать эпидемиологический анамнез и провести клиническое обследование с целью получения объективных данных, определяющих основные клинические признаки Болезни и наличие одного из синдромов (табл. 2).
Эпидемиологическую диагностику отдельных Болезней осуществляют в соответствии с единым алгоритмом диагностики (схема 1) и порядком клинической и эпидемиологической диагностики каждой Болезни (схемы 2 - 21).
Сопоставление полученного эпидемиологического анамнеза, объективных данных клинического обследования, проведенного врачом у постели больного, со стандартным описанием клинических проявлений отдельных Болезней позволяет поставить предварительный клинический диагноз (подозрительный случай) того или иного заболевания, на которые распространяются действующие санитарно-эпидемиологические правила по санитарной охране территории Российской Федерации.
При сборе анамнестических данных уточняют факт нахождения Больного на эндемичной территории (территория риска) во время сезонного подъема заболеваемости (время риска) в пределах инкубационного периода болезни, на наличие контакта с Больным, страдающим аналогичным заболеванием, или контакта с заразным материалом, на имевшиеся укусы Больного комарами, вшами, блохами, клещами (факторы риска), а также на другие возможные риски инфицирования, в том числе отношение Больного к контингентам риска. Составляется список лиц, контактировавших с Больным в период заболевания.
Если полученные данные не исключают возможность инфицирования, ставится эпидемиологический диагноз «подозрение на Болезнь». Больной подлежит немедленной госпитализации в инфекционный стационар, где его осматривают врач инфекционист и эпидемиолог.
На основании клинико-эпидемиологических данных ставят предварительный диагноз. В стационаре производят забор клинического материала для лабораторного исследования и направляют его в соответствующую лабораторию.
В случае естественных проявлений инфекционной болезни помощь в постановке предварительного диагноза могут оказать данные эпидемиологического надзора и мониторинга на конкретной территории (если таковой проводился). Имеют значение имевшиеся предпосылки и предвестники осложнения эпидемиологической ситуации в соответствии с концепцией предэпидемической диагностики (Черкасский Б.Л., 2001).
Предпосылками являются природные и социальные явления, которые ведут к активизации процессов взаимодействия сочленов паразитарной системы эпидемического процесса, влияя на перестройку структуры популяции паразита, переносчика и/или хозяина и активизируя реализацию механизма передачи. Факторы природной среды, представляющие собой среду обитания паразитарной системы, являются составной частью эпидемиологической экосистемы, и способны играть роль регуляторов процессов взаимодействия компонентов паразитарной системы, активизируя или тормозя эти процессы.
Такими предпосылками при природно-очаговых инфекционных болезнях могут являться:
· природно-климатические факторы, влияющие на численность млекопитающих и кровососущих членистоногих;
· социальные условия и антропогенная деятельность, влияющие на численность млекопитающих и кровососущих членистоногих;
· пребывание населения в природных очагах;
· создание и наличие рекреационных зон и садово-огороднических товариществ на окраинах городов, что способствует увеличению контактов городских жителей с кровососущими членистоногими, дикими и синантропными грызунами.
При других инфекционных (паразитарных) болезнях, которые могут быть занесены на территорию страны, основными предпосылками осложнения эпидемиологической обстановки будут социальные условия, способствующие реализации соответствующего механизма передачи возбудителя.
При инфекциях дыхательных путей (оспа, человеческий грипп, вызванный новым подтипом вируса, тяжелый острый респираторный синдром, менингококковая болезнь) основными предпосылками являются:
· миграция населения;
· обновление состава коллектива («перемешивание»);
· наличие неиммунного (прослойки) населения.
При контагиозных вирусных геморрагических лихорадках (лихорадка Ласса, болезнь, вызванная вирусом Марбург, болезнь, вызванная вирусом Эбола) предпосылками являются:
· нарушение режима безопасности работы в медицинских учреждениях с больными (подозрительными) на КВГЛ;
· несоответствие по санитарно-техническому состоянию медицинского учреждения действующим правилам биологической безопасности при работе с микроорганизмами I - II групп патогенности (опасности), куда госпитализирован больной (подозрительный) на КВГЛ.
При кишечных инфекциях (холера) предпосылками являются:
· несоответствие качества воды по санитарно-микробиологическим показателям действующим санитарным правилам водных объектов I и II категорий (источники водозаборов, вода централизованного и нецентрализованного водоснабжения, рекреационного водопользования);
· аварии и ремонтные работы на водопроводной сети;
· подключение к питьевому водопроводу технической воды;
· аварии и ремонтные работы в канализационной сети (особенно при наличии неправильно проложенной или сильно изношенной водопроводной сети);
· перебои в очистке и хлорировании водопроводной сети;
· аварийные сбросы канализационных вод и ливневых стоков в открытые водоемы.
Предвестники осложнения эпидемиологической ситуации - это признаки начавшейся активизации взаимодействия сочленов паразитарной системы на уровне состояния, предшествующего эпидемическому процессу (например, эпизоотический процесс при зоонозах), в результате благоприятно складывающихся для этого факторов природно-социальной среды (предпосылок).
При трансмиссивных и нетрансмиссивных природно-очаговых инфекционных болезнях предвестниками являются экологические факторы, служащие внешними признаками активизации взаимоотношений сочленов паразитарной системы на уровне экосистемы в структуре эпидемического процесса (например, внешние признаки эпизоотий). Положительные результаты исследования проб от носителей, переносчиков и из объектов окружающей среды на наличие возбудителей указывают на перерастание предвестников в признаки эпидемиологической ситуации, предшествующей эпидемической.
При кишечных инфекциях такими признаками являются:
· положительные результаты исследования проб от больных и проб из объектов окружающей среды на наличие возбудителя;
· свойства возбудителя, его эпидемическая значимость;
· активизация путей и факторов передачи возбудителя инфекции.
Схема 1
Порядок эпидемиологической диагностики, включающей клинический, эпидемиологический и лабораторный (этиологический) анализы особо опасных, «новых» и «возвращающихся» инфекционных болезней
Обо всех случаях выявления (подозрения) Болезни информация передается в установленном порядке в учреждения здравоохранения и в органы и учреждения Роспотребнадзора по подчиненности и должна содержать следующие сведения:
· фамилия, имя, отчество, возраст (год рождения) Больного (трупа);
· название страны, города, района (территории), откуда прибыл Больной (труп), каким видом транспорта прибыл (номер поезда, автомашины, рейса самолета, судна), время и дата прибытия;
· адрес постоянного места жительства, гражданство Больного (трупа);
· дата заболевания;
· предварительный диагноз, кем поставлен (фамилия врача, его должность, название учреждения), на основании каких данных (клинических, эпидемиологических, патолого-анатомических);
· дата, время, место выявления Больного (трупа);
· где находится Больной (труп) в настоящее время (стационар, морг, самолет, поезд, судно и т.д.);
· краткий эпидемиологический анамнез, клиническая картина и тяжесть заболевания;
· принимал ли химиотерапевтические препараты, какие, когда, дозы, даты начала и окончания приема;
· получал ли профилактические прививки, сроки прививок;
· меры, принятые по локализации и ликвидации очага заболевания (количество выявленных лиц, контактировавших с Больным (трупом), дезинфекционные и другие противоэпидемические мероприятия);
· какая требуется помощь: консультанты, медикаменты, дезинфицирующие средства, транспорт и т.п.;
· подпись под данным сообщением (фамилия, имя, отчество, занимаемая должность);
· фамилии передавшего и принявшего данное сообщение, дата и час передачи сообщения.
Эпидемиологическая диагностика Болезни в соответствии с порядком проведения клинической диагностики и эпидемиологического анализа каждой Болезни должна быть осуществлена в максимально короткие сроки, с тем, чтобы можно было быстро поставить предварительный диагноз Болезни (подозрительный случай) и минимизировать тем самым объемы проводимых лабораторных исследований.
Схема 2
Порядок проведения эпидемиологической диагностики, включающей клинические, эпидемиологические и диагностические (этиологические) критерии натуральной оспы
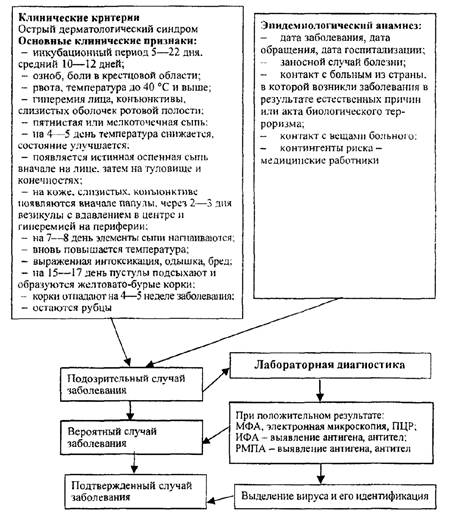
Схема 3
Порядок проведения эпидемиологической диагностики, включающей клинические, эпидемиологические и диагностические (этиологические) критерии полиомиелита, вызванного диким вирусом полиомиелита

Схема 4
Порядок проведения эпидемиологической диагностики, включающей клинические, эпидемиологические и диагностические (этиологические) критерии человеческого гриппа, вызванного новым подтипом

Схема 5
Порядок проведения эпидемиологической диагностики, включающей клинические, эпидемиологические и диагностические (этиологические) критерии атипичной пневмонии (ТОРС)

Схема 6
Порядок проведения эпидемиологической диагностики, включающей клинические, эпидемиологические и диагностические (этиологические) критерии диагностики холеры

Схема 7
Порядок проведения эпидемиологической диагностики, включающей клинические, эпидемиологические и диагностические (этиологические) критерии чумы

Схема 8
Порядок проведения эпидемиологической диагностики, включающей клинические, эпидемиологические и диагностические (этиологические) критерии желтой лихорадки

Схема 9
Порядок проведения эпидемиологической диагностики, включающей клинические, эпидемиологические и диагностические (этиологические) критерии лихорадки Ласса

Схема 10
Порядок проведения эпидемиологической диагностики, включающей клинические, эпидемиологические и диагностические (этиологические) критерии лихорадки Марбург

Схема 11
Порядок проведения эпидемиологической диагностики, включающей клинические, эпидемиологические и диагностические (этиологические) критерии лихорадки Эбола
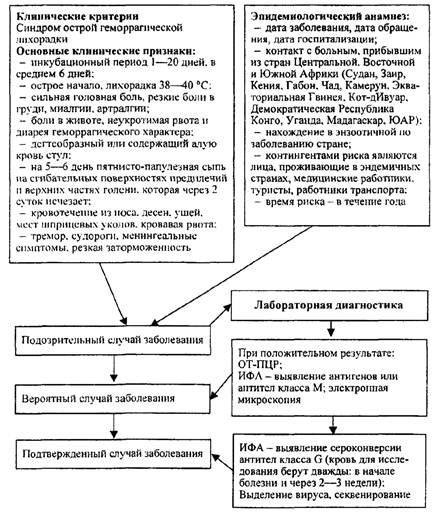
Схема 12
Порядок проведения эпидемиологической диагностики, включающей клинические, эпидемиологические и диагностические (этиологические) критерии малярии
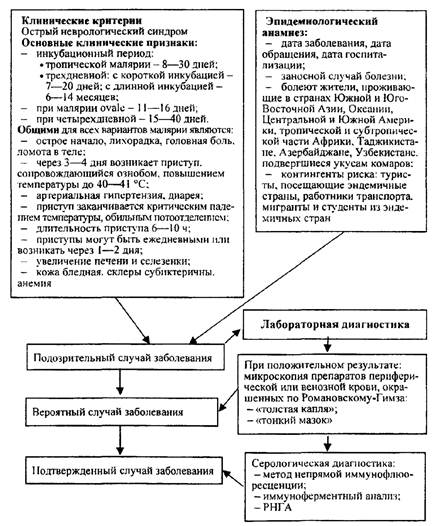
Схема 13
Порядок проведения эпидемиологической диагностики, включающей клинические, эпидемиологические и диагностические (этиологические) критерии Крымской геморрагической лихорадки

Схема 14
Порядок проведения эпидемиологической диагностики, включающей клинические, эпидемиологические и диагностические (этиологические) критерии лихорадки Западного Нила
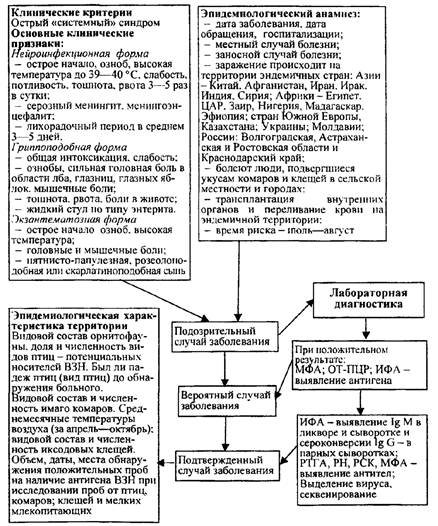
Схема 15
Порядок проведения эпидемиологической диагностики, включающей клинические, эпидемиологические и диагностические (этиологические) критерии лихорадки Денге
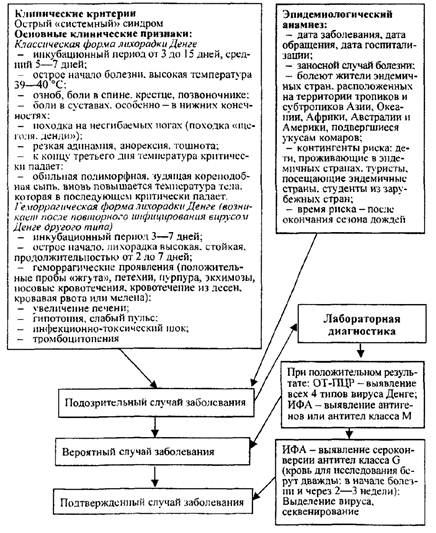
Схема 16
Порядок проведения эпидемиологической диагностики, включающей клинические, эпидемиологические и диагностические (этиологические) критерии лихорадки долины Рифт

Схема 17
Порядок проведения эпидемиологической диагностики, включающей клинические, эпидемиологические и диагностические (этиологические) критерии менингококковой инфекции
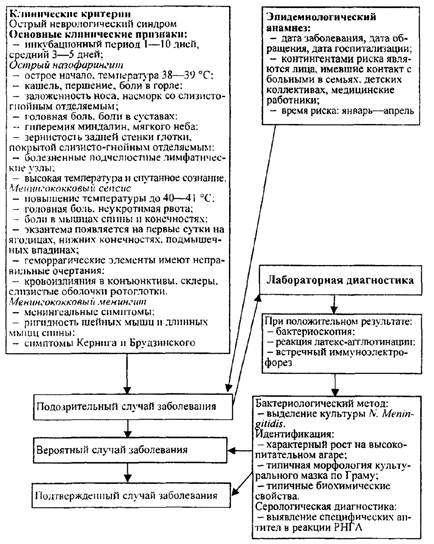
Схема 18
Порядок проведения эпидемиологической диагностики, включающей клинические, эпидемиологические и диагностические (этиологические) критерии сибирской язвы

Схема 19
Порядок проведения эпидемиологической диагностики, включающей клинические, эпидемиологические и диагностические (этиологические) критерии бруцеллеза

Схема 20
Порядок проведения эпидемиологической диагностики, включающей клинические, эпидемиологические и диагностические (этиологические) критерии сапа
Схема 21
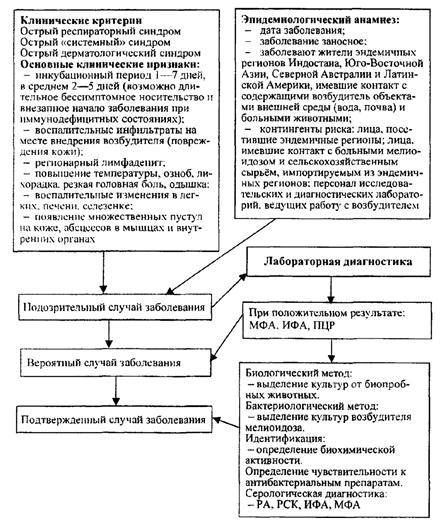
Порядок проведения эпидемиологической диагностики, включающей клинические, эпидемиологические и диагностические (этиологические) критерии мелиоидоза
5. Установление подтвержденного случая болезни в случае подозрения на известный ПБА
Лабораторные исследования материала проводят в учреждениях, имеющих оформленную в установленном порядке лицензию на осуществление деятельности, связанной с использованием возбудителей соответствующей группы патогенности (опасности), в зависимости от перечня инфекционных болезней, на которые проводятся исследования.
Исследования проводят в соответствии с действующими санитарными правилами по безопасности работы с микроорганизмами I - II групп и/или III - IV групп патогенности (опасности), нормативными и распорядительными документами, регламентирующими проведение лабораторной диагностики Болезней, и в соответствии с порядком проведения лабораторной диагностики инфекционных болезней, требующих проведения мероприятий по санитарной охране территории (схемы 2 - 21).
При получении положительных результатов лабораторных исследований в одном или нескольких лабораторных тестах ставят диагноз «Вероятный случай заболевания».
При получении положительного результата бактериологического (вирусологического) анализа - выделение возбудителя из клинического материала и его идентификации и/или в случае выявления в крови Больного специфических антител (IgM в диагностическом титре и/или сероконверсии IgG) выдают ответ - «Подтвержденный случай заболевания».
При подтвержденных эндемичных случаях заболеваний чумой, сибирской язвой, туляремией, бруцеллезом, лихорадкой Западного Нила, КГЛ собирают дополнительную информацию по результатам предэпидемической диагностики (об экологической, эпизоотологической и эпидемиологической ситуации (характеристике) на эндемичной территории.
6. Выдвижение гипотезы о происхождении болезни и ведущем механизме передачи в случае неизвестного ПБА
Эпидемиологическая и лабораторная диагностика вспышки (эпидемии) инфекционной болезни неустановленной этиологии включает два этапа (схемы 22, 23).
Задачами первого этапа исследования являются:
· определение генеза вспышки (местная или заносная);
· установление клинических признаков, подозрительных на Болезнь;
· установление одного или нескольких синдромов Болезни;
· установление предположительного источника возбудителя инфекции;
· установление предположительного механизма, пути и факторов передачи возбудителя инфекции;
· лабораторное исследование клинического материала;
· определение комплекса профилактических и противоэпидемических мероприятий.
На основании результатов опроса первых больных выясняют: факт выезда в ближайшее время на другие территории, куда именно; контакты с больным с подозрением на Болезнь, приезд знакомых, родственников с других территорий; контакты с импортированными животными. При наличии в анамнезе Больного поездок на другие территории, уходе за импортированными животными можно сделать заключение о заносном генезе вспышки. При отсутствии вышеуказанных данных можно считать, что вспышка имеет местное происхождение.
На первом этапе, прежде всего, необходимо охарактеризовать клинические симптомы подозрительного случая заболевания. Для этого осуществляют систематизацию и анализ частоты симптомов у больных. Наиболее типичные симптомы наблюдаются у больных, страдающих средне-тяжелыми и тяжелыми формами Болезни. На основании полученных результатов выделяют один или несколько типичных синдромов Болезни.
Это позволяет выдвинуть гипотезу о том, что изучаемая болезнь относится к конкретной группе инфекционных болезней: кишечной, дыхательной, кровяной, наружных покровов.
Проводят определение продолжительности минимального, максимального и среднего инкубационного периода у больных и определение контагиозного периода Болезни.
Изучают частоту встречаемости клинических форм болезни: легкой, среднетяжелой, тяжелой, что имеет важное эпидемиологическое значение, так как большая частота встречаемости легких, стертых, атипичных форм болезни или бактерионосительства (вирусоносительства) затрудняет выявление инфицированных лиц среди населения.
Определяют продолжительность течения отдельных клинических форм болезни и ее исход (количество выздоровлений, хронизаций, инвалидизаций, смертельных случаев болезни).
В обязательном порядке проводят необходимые клинические исследования материала от больных (крови, мочи, кала, спинномозговой жидкости и т.д.).
Проводят лабораторное исследование клинического материала бактериологическим, вирусологическим, биологическим или серологическими методами для расшифровки этиологического агента, вызвавшего заболевание. Необходимо строго соблюдать требования биологической безопасности при проведении исследования. Создают банк образцов клинического материала и сывороток крови больных с подозрением на болезнь и лиц, контактировавших с больными.
На основании обобщенных данных эпидемиологического обследования больных выдвигают гипотезу о местном или заносном характере инфекции, устанавливают основные категории риска - территория, время, факторы, контингенты, определяют вероятный источник инфицирования:
· больной человек в различные периоды болезни;
· домашние или дикие млекопитающие, птицы;
· эктопаразиты;
· объекты окружающей среды - вода, пищевые продукты, почва, воздух, растительность.
Особое значение имеет выявление случаев заболеваний среди медицинских работников, оказывавших помощь больным на различных этапах заболевания, определение индекса семейной очаговости. Определяют предполагаемый механизм передачи возбудителя (аспирационный, фекально-оральный, трансмиссивный, контактный) и факторы передачи.
На основании полученных данных выдвигают гипотезу о том, что данная болезнь относится к числу бактериальных (вирусных) инфекций; антропонозных, зоонозных или сапронозных инфекций; является контагиозной или неконтагиозной с преобладающим фактором передачи возбудителя инфекции и дают рекомендации о проведении необходимого комплекса противоэпидемических и профилактических мероприятий, с оценкой их эффективности как диагностического признака.
7. Заключение о генезе вспышки в случае неизвестного ПБА
Задачами второго этапа эпидемиологической диагностики (клинического, эпидемиологического и лабораторного-этиологического анализа) неизвестной инфекционной болезни являются:
· изучение основных закономерностей возникшего эпидемического процесса;
· статистическое подтверждение выдвинутых гипотез об источнике и предполагаемых механизмах, путях и факторах передачи возбудителя инфекции;
· оценка эффективности проводимых профилактических и противоэпидемических мероприятий и их корректировка в соответствии с полученными результатами;
· определение влияния санитарно-гигиенических, ландшафтно-географических, климатических, социальных факторов на интенсивность и динамику эпидемического процесса;
· прогноз дальнейшего развития событий.
Второй этап эпидемиологической (клинической, эпидемиологической и лабораторной) диагностики вспышки (эпидемии) инфекционной болезни неизвестной этиологии осуществляют по единой схеме независимо от источника возбудителя (больной человек, животное, неживые объекты окружающей среды).
Схема 22
Эпидемиологическая диагностика инфекционной болезни неизвестной этиологии, включающая клинический, эпидемиологический и лабораторный (этиологический) анализы (первый этап)
Далее определяют уровень заболеваемости: абсолютное число больных и показатель заболеваемости на 100 тыс. населения территории, на которой возникла вспышка.
Данные показатели характеризуют интенсивность эпидемического процесса.
Заболеваемость может носить спорадический характер, когда выявляются единичные случаи болезни, явно не связанные между собой. Чаще всего они обусловлены действием неустановленных путей передачи возбудителя инфекции (водного или пищевого).
Эпидемический характер заболеваемости - заболевания, связанные между собой единым источником возбудителя болезни или общими факторами передачи возбудителя. Эпидемический характер распространения инфекционной болезни определяется следующими признаками:
· регистрация последовательно или одномоментно возникающих заболеваний в течение среднего инкубационного периода, связанных между собой;
· возникновение ряда заболеваний непосредственно связанных с источником возбудителя инфекции в течение одного инкубационного периода;
· возникновение множественных заболеваний в течение одного инкубационного периода, связанных с инфицированными водоемами (заражения, связанные с употреблением воды для питья, хозяйственно-питьевых нужд, купание, употребление напитков, воздействие водного аэрозоля);
· возникновение множественных заболеваний в течение одного инкубационного периода, связанных с употреблением в пищу инфицированных возбудителем пищевых продуктов;
· возникновение вспышки заболеваний, обусловленной реализацией трансмиссивного пути передачи возбудителя инфекции (укусы кровососущих переносчиков).
Эпидемиологическое неблагополучие, связанное с единым источником возбудителя инфекции и единым путем его передачи, будет продолжаться до тех пор, пока они не будут устранены, после чего произойдет резкое падение уровня заболеваемости или ее ликвидация.
Динамика возникшего эпидемического процесса хорошо прослеживается на основании графического изображения ежедневного числа больных в период вспышки или по пятидневным периодам. Это позволяет определить имеется ли тенденция к росту числа больных, стабилизации уровня заболеваемости или его снижению.
Схема 23
Эпидемиологическая (клиническая,
эпидемиологическая, лабораторная) диагностика вспышки инфекционной болезни
неизвестной этиологии
(второй этап)
Прослеживают динамику эпидемического процесса в разрезе отдельных населенных пунктов. С этой целью осуществляют картографический анализ последовательности распределения больных в разрезе отдельных населенных пунктов, улиц, домов, квартир с указанием даты заболевания. Подсчитывают интенсивные показатели уровня заболеваемости на 100 тыс. населения в каждом населенном пункте, а при необходимости - в его отдельных микроучастках.
Хронологический порядок изучения заболеваемости позволяет выявить одновременное возникновение групповых заболеваний в семьях, организованных детских коллективах, промышленных предприятиях, среди отдельных групп населения. Подсчитывают индекс очаговости (количество случаев заболевания приходящихся на один очаг), который служит одним из показателей интенсивности эпидемического процесса. Низкие показатели очаговости свидетельствуют об ограниченной активности передачи возбудителя инфекции. Высокие показатели очаговости при кишечных инфекциях свидетельствуют о возможности реализации водного или пищевого пути передачи возбудителя, а при инфекциях дыхательных путей - о возможности аспирационного механизма передачи возбудителя.
В очагах, где установлен контактный путь передачи возбудителя, оценивают опасность больных с различной тяжестью течения болезни (тяжелой, среднетяжелой, легкой) в качестве источников инфекции для окружающих. Для этого подсчитывают общее количество очагов, возникших в окружении больных, страдающих отдельными клиническими формами болезни, длительность существования этих очагов, число больных в них (абсолютное число больных и показатель на 100 тыс. населения). На основании полученных данных оценивают эпидемиологическую значимость отдельных клинических форм болезни.
В очагах, возникших в результате реализации водного, пищевого или трансмиссивного путей передачи, определяют основной путь передачи возбудителя в каждом конкретном очаге с указанием предполагаемого фактора передачи.
В целях выделения групп риска проводят изучение уровня заболеваемости в отдельных возрастных группах населения: 0 - 2 года; 3 - 6 лет; 7 - 14 лет; 15 - 19 лет; 20 - 29 лет; 30 - 39 лет; 40 - 49 лет; 50 - 59 лет; 60 и старше; в профессиональных группах: медицинские и сельскохозяйственные работники, рабочие, служащие; в социальных группах: дети дошкольных учреждений и неорганизованные дети, школьники, студенты, пенсионеры, безработные. В каждой из выделенных групп определяют структуру заболеваемости и подсчитывают показатели уровня заболеваемости на 10 тыс. населения, относящегося к данной группе.
Последующая статистическая обработка показателей структуры и уровня заболеваемости позволит выделить возрастные, профессиональные и социальные группы риска населения.
Результаты оперативного анализа вспышки и статистическая обработка полученных данных об уровне заболеваемости, ее динамике, территориальном распределении, характере очаговости, эпидемической значимости больных отдельными клиническими формами, основных факторах передачи возбудителя, заболеваемости отдельных возрастных, профессиональных и социальных групп населения являются фактологической основой для объективного подтверждения или опровержения ранее выдвинутых гипотез о генезе вспышки, источнике инфекции и предполагаемых путях ее передачи.
Наряду с изучением количественных характеристик возникшего эпидемического процесса уточняют влияние санитарно-гигиенических условий, ландшафтно-географической характеристики территории и климатических факторов на течение эпидемического процесса.
При кишечных инфекциях с фекально-оральным и водным путями передачи возбудителя ведущее значение имеют санитарно-гигиеническое состояние системы водоснабжения, канализования и качество санитарной очистки населенных пунктов, условия производства, хранения и реализации пищевых продуктов и напитков.
При инфекциях дыхательных путей - скученность контингента в детских дошкольных учреждениях, школах, ВУЗах и других, наличие учреждений и производств с большим числом работающих в замкнутых помещениях.
При кровяных инфекциях - численность кровососущих членистоногих (потенциальных переносчиков возбудителя болезни).
При инфекциях наружных покровов - уровень санитарной культуры населения, количество водоемов, проведение земляных работ, высокие показатели температуры воздуха и воды, и др.
Перечисленные выше условия влияют на активизацию путей передачи возбудителей инфекционных болезней.
Большое значение имеет оценка эффективности комплекса проводимых профилактических и противоэпидемических мероприятий: информационно-разъяснительная работа с населением, активность выявления больных, сроки их госпитализации, сроки проведения текущей и заключительной дезинфекции в очагах.
Эффективность проводимых мероприятий заключается в снижении уровня заболеваемости, летальности, снижении числа возникших очагов и сокращении длительности их существования после введения санитарно-противоэпидемических (профилактических) мероприятий по локализации и ликвидации эпидемических очагов по сравнению с периодом, когда они не проводились.
При определении этиологического агента вспышки, что возможно при бактериальных, вирусных, протозойных инфекциях и микозах, устанавливают этиологию болезни, источник возбудителя инфекции, наличие носительства инфекции, контагиозный период заболевания, факторы передачи, контаминированность объектов окружающей среды. Устанавливают показатели напряженности иммунитета и наличие иммунной прослойки населения.
При зоонозных инфекциях устанавливают источник возбудителя инфекции, видовой состав и численность вовлекаемых в эпизоотический процесс животных, зараженность носителей и кровососущих переносчиков.
При сапронозных инфекциях устанавливают зараженность объектов окружающей среды (водоемов, почвы и др.).
Полученные данные необходимо подтвердить и результатами проспективного исследования (метод «случай-контроль»), при проведении которого сравнивают две группы показателей: в группе лиц, подвергшихся воздействию фактора (имевшие контакт с больным), и группе лиц, не подвергшихся воздействию данного фактора.
Получение статистических данных, свидетельствующих о более высокой заболеваемости в группе риска, показывает, что влияние риска существенно и достоверно.
Данным способом, например, можно определить возможную эпидемиологическую значимость бактерионосителей или вирусоносителей, если в качестве одной из групп риска будут взяты лица, контактировавшие с клинически здоровыми членами семьи больного, а другой - не имевшие такой контакт. Более высокий уровень заболеваемости в первой группе будет свидетельствовать о передаче заразного начала носителями инфекции.
Аналогичным способом подтверждают и роль отдельных факторов передачи возбудителя инфекционной болезни.
На основании полученных результатов дают рекомендации по проведению дальнейших противоэпидемических и профилактических мероприятий, прогноз дальнейших событий.
8. Порядок лабораторной диагностики новой (неизвестной) инфекционной болезни
8.1. Проведение лабораторной диагностики клинического материала и проб из объектов окружающей среды с использованием методов экспресс- и ускоренной диагностики на выявление возбудителей известных опасных Болезней в соответствии с данными клинико-эпидемиологического анализа:
· микроскопия мазка, окрашенного по Граму, Романовскому-Гимзе, другими красителями;
· проведение МФА;
· проведение ПЦР;
· постановка ИФА.
8.2. Посев клинического материла и проб объектов окружающей среды на питательные и дифференциально-диагностические среды, перевиваемые культуры клеток, заражение биопробных животных для выделения культуры возбудителя бактериальной и вирусной природы:
· на питательные среды для выделения культуры возбудителей особо опасных инфекционных болезней;
· на питательные среды для выделения аэробных и факультативно-анаэробных грамположительных кокков семейства Micrococcoceae и Streptococcoceae;
· на питательные среды для выделения аэробных и факультативно-анаэробных грамположительных палочек: спорообразующих и неспоро-образующих (Listeria, Erysipilothrix, Corynebacterium);
· на питательные среды для выделения анаэробных грамположительных бактерий (Clostridium);
· на питательные среды для выделения грамотрицательных кокков рода Neisseria, прихотливых аэробных грамотрицательных палочек и коккобацилл (род Bordetella, род Legionella), гемоглобинофильных бактерий (род Haemophilus);
· на питательные среды для выделения аэробных и факультативно-анаэробных грамотрицательных бактерий семейств Enterobacteriaceae, Vibrionaceae, неферментирующих бактерий;
· на среды для культивирования вирусов - культуры клеток Vera. СПЭВ.
8.3. Заражение биопробных животных:
· белые мыши, морские свинки, золотистые хомячки - для выделения культур возбудителей бактериальной природы;
· новорождённые белые мыши (мыши-сосунки), кролики - для выделения вирусов.
8.4. Идентификация выделенных культур до вида, изучение антигенных свойств, факторов патогенности, молекулярное типирование, определение чувствительности к лечебным препаратам.
8.5. При выделении культуры бактериальной или вирусной природы с неизвестными ранее свойствами проводят секвенирование и составляют паспорт штамма с указанием всех полученных данных.
Приложение
1. Федеральный закон от 30.03.1999 № 52-ФЗ «О санитарно-эпидемиологическом благополучии населения».
2. Постановление Главного государственного санитарного врача Российской Федерации от 24.02.2009 № 11 «О представлении внеочередных донесений о чрезвычайных ситуациях в области общественного здравоохранения санитарно-эпидемиологического характера».
3. СП 3.4.2318-08 «Санитарная охрана территории Российской Федерации».
4. СП 3.1/3.2.1379-03 «Общие требования по профилактике инфекционных и паразитарных болезней».
5. Международные медико-санитарные правила (2005 г.).
6. Международная статистическая классификация болезней и проблем, связанных со здоровьем. Десятый пересмотр, Женева, 1995 (МКБ-10, Женева, 1995).
7. СП 1.3.1285-03 «Безопасность работы с микроорганизмами I - II групп патогенности (опасности)».
8. СП 1.2.036-95 «Порядок учета, хранения, передачи и транспортирования микроорганизмов I - IV групп патогенности».
9. СП 3.1.7.2492-09 «Профилактика чумы».
10. СП 3.1.1.2521-09 «Профилактика холеры. Общие требования к эпидемиологическому надзору за холерой на территории Российской Федерации».
11. СП 3.1.7.2629-10 «Профилактика сибирской язвы».
12. СП 3.1.7.2613-10 «Профилактика бруцеллеза».
13. СП 3.1.7.2642-10 «Профилактика туляремии».
14. СП 3.1.2.1319-03 «Профилактика гриппа».
15. СП 3.1.2.1382-03 «Профилактика гриппа. Доп. и изм. к СП 3.1.2.1319-03».
16. СП 3.1.084-96. Ветеринарные правила ВП 13.3.4.1100-96 «Профилактика и борьба с заразными болезнями, общими для человека и животных».
17. СП 3.1.2951-11 «Профилактика полиомиелита».
18. СП 3.1.2.2512-09 «Профилактика менингококковой инфекции».
19. Приказ Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека от 17.03.2008 № 88 «О мерах по совершенствованию мониторинга за возбудителями инфекционных и паразитарных болезней».
20. МУК 1.3.1877-04 «Порядок сбора, упаковки, хранения, транспортирования и проведения лабораторного анализа биологического материала от больных (и умерших) пациентов с подозрением на тяжелый острый респираторный синдром (ТОРС)».
21. МУ 3.1.1.2232-07 «Профилактика холеры. Организационные мероприятия. Оценка противоэпидемической готовности учреждений на случай возникновения очага холеры».
22. МУК 4.2.2413-08 «Лабораторная диагностика холеры».
23. МУК 4.2.2218-07 «Лабораторная диагностика и обнаружение возбудителя сибирской язвы».
24. МУ 3.1.7.1189-03 «Профилактика и лабораторная диагностика бруцеллеза людей».
25. МУ 3.1.2007-05 «Эпидемиологический надзор за туляремией».
26. МУ 3.1.1.2488-09 «Организация и проведение профилактических и противоэпидемических мероприятий против Крымской геморрагической лихорадки».
27. МУ 3.1.1128-02 «Эпидемиология, диагностика и профилактика заболеваний людей лептоспирозами».
28. МУ 3.4.2552-09 «Организация и проведение первичных противоэпидемических мероприятий в случаях выявления больного (трупа), подозрительного на заболевания инфекционными болезнями, вызывающими чрезвычайные ситуации в области санитарно-эпидемиологического благополучия населения».
29. МУ 3.1.3.2355-08 «Организация и проведение эпидемиологического надзора в природных очагах чумы на территории Российской Федерации».
30. МУ 3.1.3.2600-10 «Мероприятия по борьбе с лихорадкой Западного Нила на территории Российской Федерации».
31. МУК 4.2.2870-11 «Порядок организации и проведения лабораторной диагностики холеры для лабораторий территориального, регионального и федерального уровней».
32. МУК 4.2.2940-11 «Порядок организации и проведения лабораторной диагностики чумы для лабораторий территориального, регионального и федерального уровней».
33. МУК 4.2.2941-11 «Порядок организации и проведения лабораторной диагностики сибирской язвы для лабораторий территориального, регионального и федерального уровней».
34. МУК 4.2.2939-11 «Порядок организации и проведения лабораторной диагностики туляремии для лабораторий территориального, регионального и федерального уровней».
35. МУК 4.2.3007-12 «Порядок организации и проведения лабораторной диагностики Крымской геморрагической лихорадки для лабораторий территориального, регионального и федерального уровней».
36. МУК 4.2.3009-12 «Порядок организации и проведения лабораторной диагностики лихорадки Западного Нила для лабораторий территориального, регионального и федерального уровней».
37. МУК 4.2.3010-12 «Порядок организации и проведения лабораторной диагностики бруцеллеза для лабораторий территориального, регионального и федерального уровней».
38. Руководство по профилактике чумы /Под ред. А.В. Наумова и Л.В. Самойловой.
39. Руководство по клинике, диагностике и лечению опасных инфекционных болезней /Под ред. Покровского В.И. и Иванова К.С. М., 1994.
40. Лабораторная диагностика опасных инфекционных болезней: Практическое руководство/Под ред. Г.Г. Онищенко, В.В. Кутырева.
41. Специфическая индикация патогенных биологических объектов: Практическое руководство /Под ред. Г.Г. Онищенко.